「最近、食事の量がめっきり減ってしまって…」「飲み込むときにむせることが増えてきた気がする」――在宅で療養中のご家族を介護されている方から、こうした声をよく伺います。訪問看護師は、食べることに関する悩みに幅広く対応できる専門職です。この記事では、在宅で「食べられない」が続く原因から、訪問看護師にできること・できないこと、他職種との連携の仕組み、家族ができる工夫まで、具体的に解説します。

目次
在宅で「食べられない」が起こる主な原因
在宅療養中の高齢者が食べられなくなる背景には、複数の原因が重なっていることがほとんどです。まず原因を正しく把握することが、適切な支援への第一歩になります。
嚥下(えんげ)機能の低下
嚥下とは、食べ物や飲み物を飲み込む動作のことです。加齢や脳血管障害、パーキンソン病などの神経・筋疾患によって、この機能が低下します。
加齢にともない嚥下機能は低下しやすく、高齢になるほど誤嚥(ごえん:食べ物が気管に入り込むこと)のリスクは高まります。公立学校共済組合近畿中央病院の耳鼻科コラム(2024年)によると、耳鼻科の一般外来を受診した75歳以上の方の約3割に誤嚥があるといわれています(※同病院は2026年3月に診療休止を予定)。健康長寿ネット(公益財団法人長寿科学振興財団)も、高齢者では一見食欲不振に見える症状の背景に誤嚥や誤嚥性肺炎が潜んでいる場合があると注意を促しており、「微熱が続く」「痰が増える」「声がかすれたまま」などのサインにも目を向けることを勧めています。
むせる回数が増えた、食事中によく咳き込む、食後に声がガラガラになる――こうした変化があるときは、嚥下機能の低下を疑う必要があります。
食欲不振・体力低下(フレイル・サルコペニア)
フレイルとは、加齢にともなう心身の機能低下によって介護が必要になりやすい状態を指します。サルコペニアは筋力・筋肉量の低下のことです。
国立長寿医療研究センター老年内科(当時)の前田圭介医師は、同センターの病院レター(2023年6月)の中で、全身の筋力低下(サルコペニア)が食べる機能に使う筋肉にも影響し、嚥下障害を引き起こすことがあると解説しています。食欲不振から低栄養が進み、さらに筋力が落ちる――この悪循環が在宅療養中の高齢者に多く見られます。
厚生労働省の委託事業として実施された在宅療養患者993名を対象とした調査(平成24年度老人保健健康増進等事業・国立長寿医療研究センター等)では、MNA-SF(簡易栄養状態評価表)での評価で「低栄養」が約36%、「低栄養のおそれ」が約34%と、合わせて約7割の方に何らかの栄養上の問題があると報告されています。食の問題は決して珍しいことではありません。
病気・薬の影響・精神的な要因
慢性疾患(糖尿病、がん、心不全など)そのものが食欲を低下させることがあります。また、服用している薬が口腔乾燥(口の中が乾く)を引き起こし、食べにくさにつながるケースも少なくありません。
加えて、環境の変化や孤独感から来る意欲低下、うつ症状なども「食べられない」に大きく関係します。春は環境変化が重なる季節でもあり、こうした精神的な要因が影響しやすい時期でもあります。
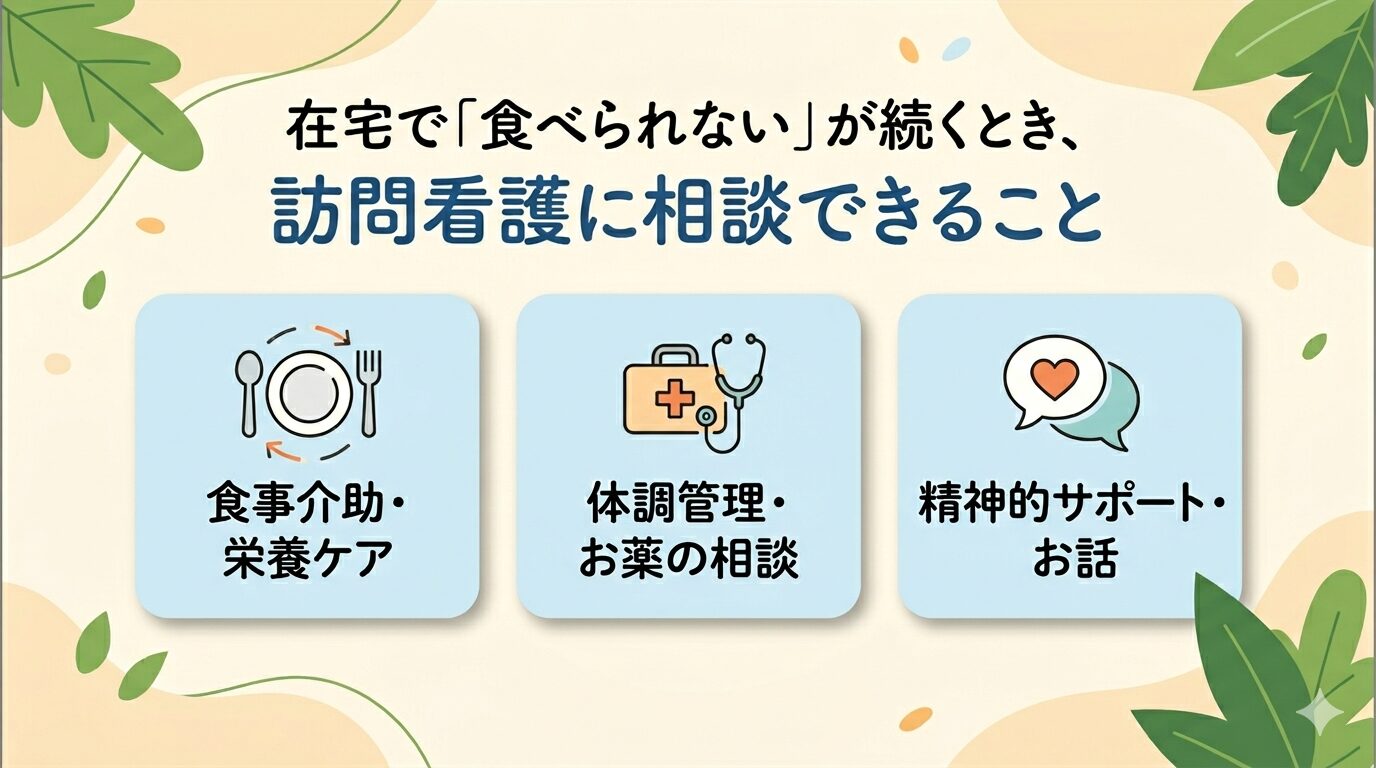
訪問看護師が食支援でできること・できないこと
訪問看護師にできる食支援の範囲を知ることで、「どこまで相談していいのか」が明確になります。できることと、できないことを正直にお伝えします。
訪問看護師ができる食支援
状態の観察とアセスメント(評価)
訪問看護師は、食事の様子や飲み込みの状態を専門的な目で観察します。体重の変化、食事量・食事内容の聞き取り、むせの頻度や痰の増加などを確認し、低栄養や誤嚥のリスクを早期に評価します。
「最近食べが悪い気がする」という段階で相談いただくことで、問題が深刻になる前に対応できます。
口腔ケアの実施・指導
口腔ケアとは、口の中を清潔に保つケアです。口腔内の細菌は誤嚥性肺炎(誤嚥した食べ物とともに細菌が肺に入ることで起こる肺炎)の原因になります。訪問看護師は、唾液腺マッサージや口腔ケアの実施、ご家族への指導も行います。
嚥下を助ける基本的な支援
口の周りの筋肉をほぐす体操(口腔周囲マッサージ)、吹く練習(ブローイング)、舌の運動など、日常的に実施できる嚥下訓練の指導を行います。こうした取り組みを毎日続けることで、嚥下機能の維持・改善が期待できます。
医師への報告・つなぎ役
状態の変化を主治医に報告し、必要に応じて食形態の変更(やわらか食、ミキサー食、とろみ食など)に関する指示を仰ぐ役割を担います。訪問看護師は「毎日そばにいる目」として、医師では気づきにくい変化を早期に察知できます。
ご家族への介護指導
食事介助の姿勢、食べさせ方のペース、むせたときの対応など、ご家族が安全に介助できるよう丁寧に指導します。介護する方が安心して関われることも、在宅療養を続けるうえで欠かせません。
訪問看護師ができないこと(他職種の専門領域)
訪問看護師は食支援に幅広く関わりますが、次のことは他の専門職の役割です。
- 嚥下機能の専門的な評価と本格的なリハビリ → 言語聴覚士(ST)
- 疾患に応じた詳細な栄養計算・食事内容の指導 → 管理栄養士
- 義歯の調整・口腔機能の専門的な診療 → 歯科医師・歯科衛生士
- 食事の準備・調理 → ホームヘルパー(訪問介護)
「訪問看護に頼みすぎているのでは?」と遠慮する必要はありません。むしろ、「これは誰に相談すればいいの?」と感じたとき、訪問看護師がもっとも適した専門職につなぐ橋渡し役になれます。
以下の一覧を参考にご確認ください。
| できること | できないこと・他の専門職へ |
|---|---|
| 食事の様子・摂取量・体重の観察と記録 | → 言語聴覚士(ST) 専門的な嚥下機能の評価 |
| 口腔ケア(歯磨き補助・口腔内確認) | → 管理栄養士 個別の栄養指導・献立作成 |
| 嚥下体操の指導(ご家族も含む) | → 歯科医師・歯科衛生士 義歯の調整・口腔機能の診療 |
| 主治医・ケアマネジャーへの報告・連絡 | → ホームヘルパー 食事の準備・調理 |
| 食形態の提案(きざみ食・とろみなど) | |
| ご家族への食事介助の指導 |
栄養士・言語聴覚士など他職種との連携の仕組み
訪問看護師が「できないこと」は、他の専門職がカバーします。複数の専門職がチームとして連携する体制が、在宅での食支援を支えています。
言語聴覚士(ST)との連携
言語聴覚士(ST)とは、「話す」「聴く」「食べる」に関わる機能の専門家です。嚥下機能の詳細な評価、本格的なリハビリ、安全な食形態の検討を専門的に行います。
訪問看護師がむせや嚥下の悪化に気づいた場合、言語聴覚士の訪問看護(リハビリ)につなぐことができます。主治医の指示のもと、医療保険または介護保険を使ってご自宅でSTのリハビリを受けることが可能です。
「嚥下のリハビリはリハビリ施設でしか受けられない」と思っていませんか? 訪問型の言語聴覚士が自宅に来て、実際の食事場面でのリハビリを行うことができます。
管理栄養士との連携
「在宅訪問栄養食事指導」という制度を使うと、管理栄養士がご自宅に訪問し、疾患に応じた詳細な栄養指導が受けられます。医療保険または介護保険(居宅療養管理指導)が適用されます。
管理栄養士は、低栄養・糖尿病・腎臓病・がんなど疾患ごとの食事設計、嚥下調整食(食べやすく調理を工夫した食事)の作り方の実演など、看護師にはできない細かな指導を提供します。
訪問看護師を通じて管理栄養士へ連絡・依頼することもできます。
ケアマネジャー・主治医との連携
ケアマネジャーは、介護サービス全体のコーディネーターです。食支援に必要な各職種を組み合わせ、ケアプランを調整する役割を担います。「訪問看護師から言われたことをケアマネジャーにも伝えてほしい」という場合も、訪問看護師が連絡の橋渡しを行えます。
主治医は、最終的な医療的判断(食形態の変更、胃ろうや経管栄養の検討など)を行う立場です。訪問看護師は、日々の観察内容を主治医に定期的に報告します。
家族ができる食事介助の工夫と注意点
ご家族が毎日の食事介助で実践できる工夫を、具体的にお伝えします。小さな工夫の積み重ねが、安全な食事環境を守ることにつながります。
姿勢の整え方
食事のときの姿勢は、安全な嚥下に直結します。できるだけ上体を起こし、顎(あご)をわずかに引いた姿勢(顎引き嚥下)が基本です。足が床にしっかりつくか、テーブルの高さが適切かも確認してください。ベッド上での食事は、ベッドの角度を30〜45度程度に上げることで誤嚥リスクを下げられます。
食事の量とペースへの配慮
一度に口に入れる量を少量にし、しっかり飲み込んでから次を勧めましょう。「早く食べさせなければ」という焦りは禁物です。本人のペースに合わせることが、むせの防止につながります。
食事の時間帯も大切です。疲れている時間帯を避け、覚醒(目が覚めてはっきりしている)状態が良いタイミングに食事を設定しましょう。
食形態の工夫
飲み込みにくい食品(パン、お餅、繊維質の多い野菜など)は、小さく切る・やわらかく煮る・とろみをつけるなどの工夫が有効です。水分にはとろみ剤(薬局で購入できます)を加えると飲み込みやすくなります。
ただし、どの食形態が適切かは個人差があります。「これでいいのかわからない」と感じたら、訪問看護師や言語聴覚士に相談することをお勧めします。
むせたときの対応
むせた際は、前かがみの姿勢で背中を軽くたたくことが基本です。無理に食べ続けさせず、落ち着いてから再開します。むせが頻繁な場合は、その日の食事を中断し、訪問看護師や主治医に相談してください。
早めに相談すべきサインとは
「様子を見ていいのか、すぐ相談すべきか」の判断が難しいと感じる方は多くいらっしゃいます。次のサインがある場合は、早めに訪問看護師や主治医に連絡することをお勧めします。
すぐに相談すべきサイン
- 食事中に頻繁にむせる・咳き込む
- 食後に熱(37.5℃以上)が出るようになった
- 食事量がこの1〜2週間で急に減った
- 体重が1か月で2kg以上減少した
- 食事に30分以上かかるようになった
- 飲み込んだ後も口の中に食べ物が残っている
- 声がガラガラになる(食後に特に多い)
- 食事を嫌がる・食べることに怖さを示す
これらのサインは、低栄養・誤嚥・誤嚥性肺炎のリスクが高まっているサインです。「たいしたことない」と思わずに、早めの連絡が状態の悪化を防ぎます。
すえひろ訪問看護ステーションでは、「こんなことで連絡していいのか」と迷われる方もどうぞ遠慮なくご相談ください。小さな気づきを大切にすることが、利用者様の幸せな在宅生活を守ることにつながると私たちは考えています。
まとめ
在宅で「食べられない」が続くとき、訪問看護師はその原因の評価から、口腔ケア・嚥下体操の指導、主治医や他職種へのつなぎまで、幅広く対応できます。食の問題は一人の専門職で解決するものではなく、言語聴覚士・管理栄養士・ケアマネジャーなどがチームとなって支えます。訪問看護師はそのチームの中心として、皆さまとご家族に最も近い存在です。
「最近食欲がない」「むせることが増えた」と気になり始めた段階でのご相談が、一番効果的です。私たちすえひろ訪問看護ステーションは、「どうすればこの方が安心して食べ続けられるか」を一緒に考え、諦めずに取り組んでまいります。まずは、かかりつけ医・ケアマネジャー、または当ステーションまで直接ご連絡ください。
よくある質問
Q. 訪問看護師に「食べられない」と相談していいのですか? A. はい、ぜひご相談ください。食事の問題は訪問看護師が対応できる重要なテーマの一つです。状態の確認から必要な専門職へのつなぎまで、幅広く対応できます。「こんなことで相談してもいいのか」とご遠慮なく、気になった段階でお声がけください。
Q. 嚥下(えんげ)リハビリは自宅でも受けられますか? A. 受けられます。言語聴覚士(ST)が自宅に訪問し、嚥下機能の評価とリハビリを行う「訪問看護(リハビリ)」があります。主治医の指示があれば、医療保険または介護保険を利用できます。ケアマネジャーや訪問看護師にご相談いただくと、手続きの流れをご案内できます。
Q. 家族が作る食事をとろみ食に変えたいのですが、どうすればいいですか? A. まず訪問看護師にご相談ください。どの程度のとろみが適切か、どんな食形態が安全かは個人差があるため、専門的な評価が必要です。管理栄養士と連携して、ご家族でも実践しやすい具体的な調理の工夫をアドバイスします。
Q. 食事量が減ってきたとき、病院を受診すべきですか? A. 急激な食欲低下(1〜2週間で明らかに減少)、体重が1か月で2kg以上の減少、発熱を伴うむせなどがある場合は、早めに主治医への相談をお勧めします。訪問看護師に状況を伝えれば、受診のタイミングや受診先の相談にも乗れます。
Q. 「食べさせてあげたいけどむせさせてしまう」と自分を責めてしまいます。 A. ご家族が一生懸命に介護されていることが伝わります。むせは誰でも起こりやすく、介助の仕方だけで防ぎきれないこともあります。正しい姿勢や食べさせ方は訪問看護師が丁寧にお伝えしますので、一人で抱え込まずにご相談ください。介護される方の心の余裕も、利用者様にとっての大切な支えです。
【参考資料・相談窓口】
嚥下・食支援に関する情報
- 高齢者の摂食嚥下(せっしょくえんげ)機能に影響する要因(健康長寿ネット・長寿科学振興財団)
- 高齢者の食欲低下について(国立長寿医療研究センター)
- 高齢者の嚥下障害に新病因(国立長寿医療研究センター 病院レター第105号・2023年6月)
- 摂食嚥下障害を有する高齢者に対する地域支援体制実態調査(厚生労働省)
- 高齢者の嚥下障害と嚥下外来(公立学校共済組合近畿中央病院・2024年)※同病院は2026年3月に診療休止を予定
在宅療養の低栄養に関するデータ出典
訪問看護の利用相談












コメント